Dans son rapport annuel 2026 consacré à la cohésion territoriale et l’attractivité des territoires, publié le 25 mars, la Cour des comptes a étudié plus particulièrement la problématique de l’accès aux soins dans les Outre-mer, au regard de leurs spécificités géographiques, démographiques et sociales, et formule dans ce sens une série de recommandations.
Dans les Outre-mer, l’accès aux soins constitue un enjeu particulièrement sensible en raison des spécificités géographiques, démographiques et sociales propres à ces territoires. Dans un contexte où les hôpitaux locaux font face à une importante fragilité financière, la capacité d’innover, tant sur le plan managérial que technologique, devient d’autant plus essentielle pour attirer les professionnels de santé et garantir à la population l’accès à certains soins.
« La géographie des territoires ultramarins, notamment leur insularité, leur éloignement et la faiblesse de leurs infrastructures de transport, limite l’accès aux soins. À ces contraintes s’ajoutent des disparités socio-économiques : en 2023 près de 34,6% de la population vivaient sous le seuil de pauvreté en Outre-mer, contre 15,4% en métropole », souligne la Cour des comptes.
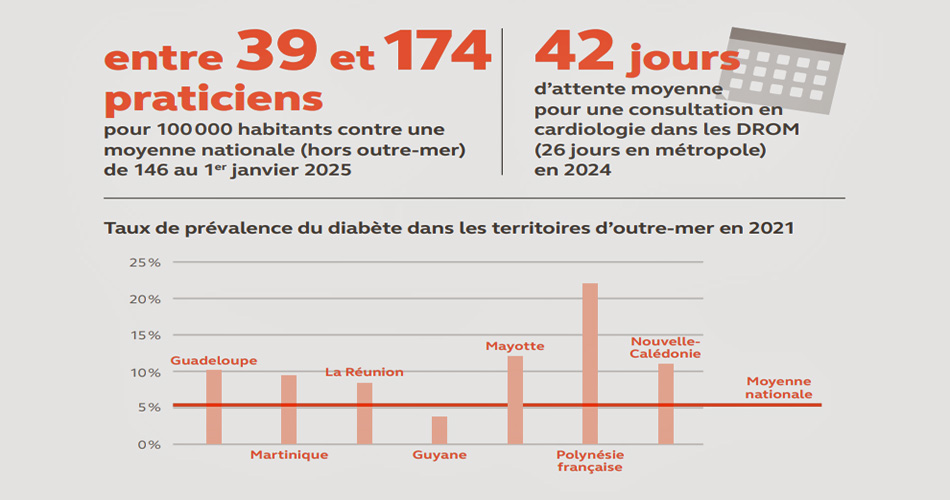
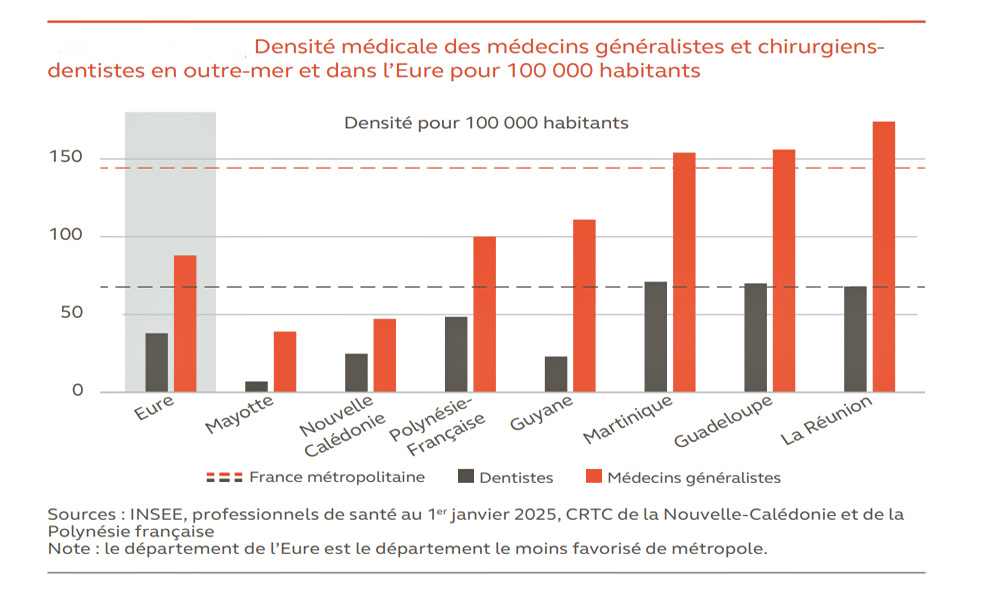
Ces vulnérabilités ont des conséquences directes sur l’état de santé des habitants des départements et régions d’Outre-mer (DROM) : on observe une prévalence plus élevée de la mortalité maternelle et infantile, ainsi que des taux supérieurs d’obésité, de diabète, de maladies cardiovasculaires, de certains cancers et de troubles dépressifs. « La répartition de l’offre de soins dans les DROM révèle par ailleurs une forte hétérogénéité entre les territoires. La densité de médecins généralistes oscille ainsi entre 8 et 90 praticiens pour 100 000 habitants, contre une moyenne nationale hors DROM de 84 », détaille le rapport.
Ces insuffisances ont des effets immédiats sur l’accès aux soins : elles entraînent des retards dans les diagnostics, allongent les délais de prise en charge et favorisent le renoncement aux soins. En 2023, le délai médian pour obtenir une consultation en cardiologie atteignait 42 jours dans les Outre‑mer, contre 26 jours dans l’Hexagone.
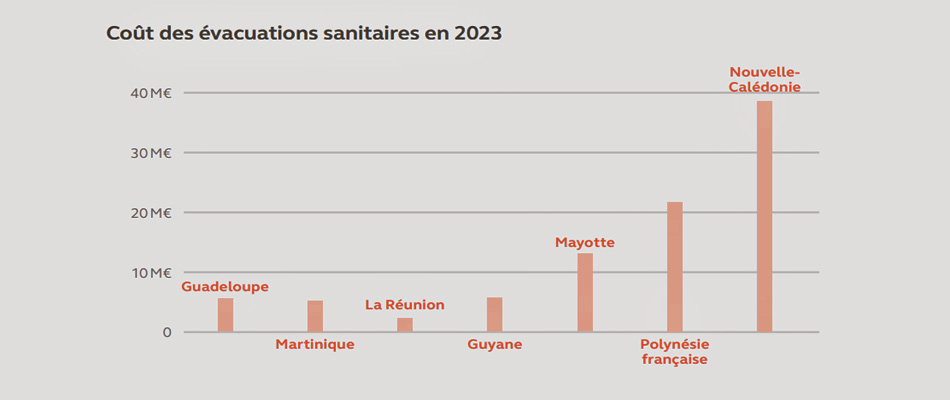
Par ailleurs, l’offre hospitalière ultramarine reste inférieure aux standards de la France hexagonale, tant en matière de capacités d’hospitalisation que de qualité des soins. Les établissements souffrent d’un sous-financement structurel, limitant leurs possibilités d’investissement. L’insuffisance — voire l’absence — de certaines filières de soins conduit enfin à des transferts réguliers de patients vers l’Hexagone.
« Le niveau local apparaît comme l’échelon le plus pertinent pour développer des solutions innovantes adaptées aux besoins des populations et aux réalités de terrain », affirme la Cour des comptes. Le renforcement de l’attractivité des territoires pour les professionnels de santé constitue une priorité. Plusieurs leviers doivent être consolidés : l’action des agences régionales de santé pour faciliter l’accueil des nouveaux praticiens, le développement de postes partagés avec des établissements de l’Hexagone, ainsi que l’extension des formations dans le domaine sanitaire.
Enfin, les spécificités ultramarines appellent à repenser le parcours de soins afin de développer des démarches proactives, notamment grâce à des équipes mobiles adaptées aux réalités locales. Certaines formes de télémédecine doivent également être renforcées, en particulier la télé-expertise et la télésurveillance. Toutefois, leur déploiement se heurte à l’illectronisme d’une partie de la population et à une fracture numérique encore très marquée dans certains territoires.
Pour conclure, la Cour formule plusieurs recommandations, entre autres : « assurer une collecte et un suivi centralisé des données de santé (offre de soins, épidémiologie) des territoires d’Outre-mer et renforcer le pilotage et la mesure de l’efficacité des politiques menées au niveau national comme au niveau territorial ; organiser des filières de postes partagés ou de missions médicales régulières entre établissements ultramarins et métropolitains, sous réserve de la faisabilité financière ; développer localement des filières professionnelles dans le domaine sanitaire, adaptées aux spécificités des Outre-mer ; et créer des instances inter-régionales ayant pour mission de favoriser l’émergence de centres référents spécialisés régionaux ».
PM

























